Tipi di Ernia al disco – Sintomi – Non solo compressione del nervo – Come agisce l’ossigeno-ozono terapia
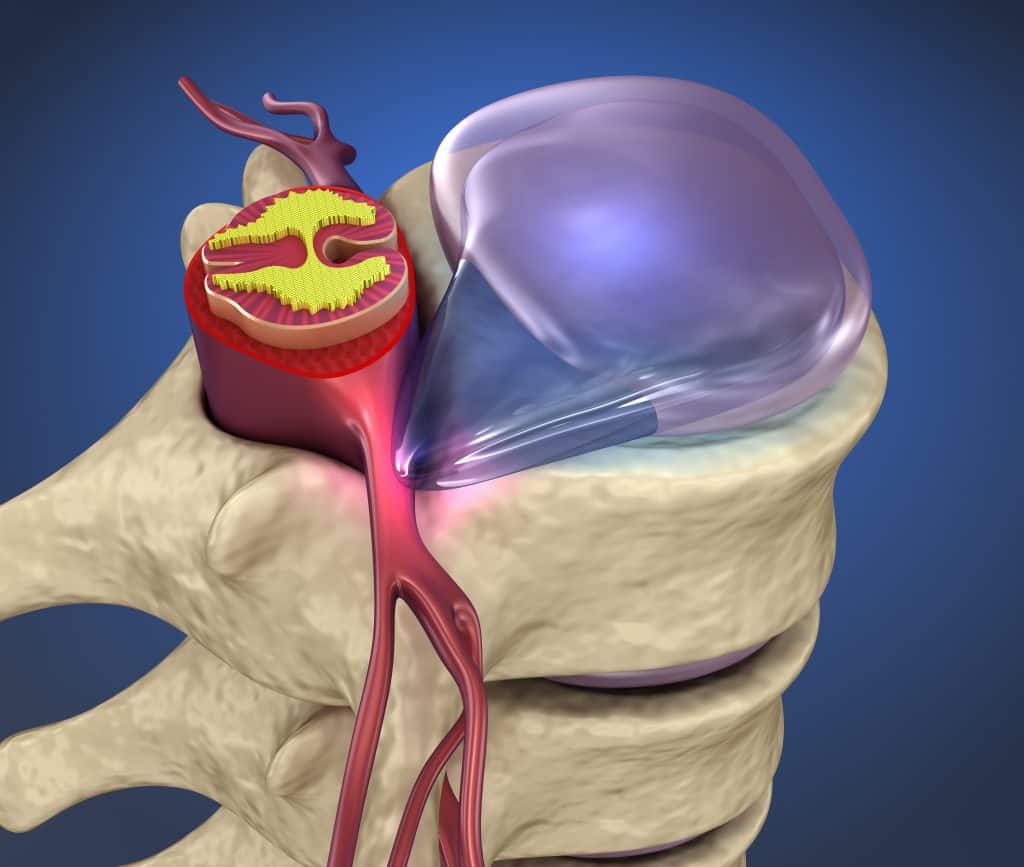
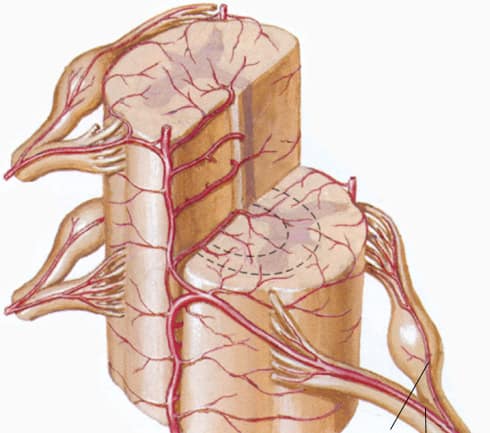
Il disco inter-vertebrale è una struttura fibro-cartilaginea posta tra due vertebre contigue. Ogni disco è costituito da un anello fibroso che contiene una massa gelatinosa centrale denominata nucleo polposo. La funzione del disco è quella di assorbire in modo uniforme la pressione esercitata sulla colonna vertebrale e nel contempo di consentire il movimento armonioso delle vertebre tra di loro. Alcune strutture anatomiche importanti come il midollo spinale, le radici dei nervi spinali, i gangli spinali, i legamenti inter-vertebrali e i vasi spinali sono direttamente contigue ai dischi. Un’alterazione della struttura del disco si ripercuoterà dunque inevitabilmente sulla funzione delle strutture contigue, generando cosi dei sintomi specifici ad ogni segmento vertebrale ossia cervicale, dorsale e lombare. Le terapie possibili per le patologie legate al disco inter-vertebrale sono chirurgiche o conservative.
Tipi di ernia al disco
In realtà la lenta ma continua degenerazione dei dischi – che nel tempo vengono sottoposti a pressioni e sollecitazioni meccaniche oltre che a fenomeni infiammatori sistemici – è un processo che attraversa vari stadi i quali daranno luogo a ognuno a diverse sintomatologie specifiche.
Lo stadio iniziale della degenerazione discale è costituito dalla lacerazione dell’anello fibroso con il conseguente indebolimento della struttura che contiene la parte centrale e gelatinosa del disco.
Nello stadio successivo denominato protrusione discale, si verifica un cedimento dell’anello fibroso con mancanza di contenimento del nucleo gelatinoso. Alla risonanza magnetica si nota un rigonfiamento del disco con relativa perdita della sua perfetta circonferenza sferica.
Lo stadio successivo è quello dell’ernia espulsa ove l’ anello fibroso ha ceduto con conseguente fuoriuscita del materiale discale e possibile compressione del midollo, dei nervi, dei vasi e dei legamenti contigui.
Infine nell’ernia migrata il materiale espulso si sposta lateralmente in basso o in alto rispetto al disco dal quale proviene.
Le ernie discali possono essere cervicali, dorsali o lombari. I sintomi neurologici che si verificheranno, dipenderanno dal livello ove l’ernia si produrrà.
Sintomi
A seconda della localizzazione e il tipo di ernia, i principali sintomi possono essere:
- dolore e infiammazione
- perdita di sensibilità nel territorio del nervo fino a possibile paralisi
- perdita di forza muscolare
- alterazione fino a possibile perdita dei riflessi osteo-tendinei
- blocco del segmento vertebrale con alterazione della postura e della mobilità
- postura antalgica di compensazione con aumento del dolore al cambiamento di posizione e durante la notte
In sostanza, l’ernia al disco può provocare:
- un blocco inter-vertebrale dovuto dallo spasmo dei piccoli muscoli che uniscono le vertebre tra di loro e che governano i movimenti intervertebrali
- un aumento di tono e un possibile spasmo dei muscoli più grandi che uniscono la colonna vertebrale alle costole, alle scapole, all’osso ioide, allo sterno, al diaframma, alle anche e al bacino
- un infiammazione del territorio direttamente adiacente all’articolazione intervertebrale
- un edema locale per mancanza di movimento e di drenaggio dei liquidi vascolari e linfatici intorno al segmento vertebrale
- una liberazione di sostanze infiammatorie e lesive per il disco e per le strutture anatomiche adiacenti
- un’infiammazione delle strutture neurologiche, del midollo e dei nervi, contigue al disco
Le ernie cervicali rappresentano il 25% delle ernie discali. Gli spazi discali compresi tra C4 e C7 sono quelli più frequentemente interessati dallo sviluppo di un’ernia discale.
Il principale sintomo dell’ernia cervicale è la cervicalgia (dolore al collo) che generalmente si irradia lungo il braccio (brachialgia). Bisogna qui puntualizzare che non tutte le cervicalgie e brachialgie sono dovute ad un’ernia discale. Il dolore al collo può essere accentuato da movimenti di rotazione e stiramento della testa. In molti casi il dolore al collo è talmente intenso che il soggetto non è grado di svolgere le normali attività quotidiane. Oltre alla cervicalgia e alla brachialgia possono manifestarsi anche debolezza del braccio e difficoltà a muoverlo, formicolii alle braccia e sensazioni di “scosse elettriche” più o meno intense, mal di testa e sensazione di punture di spilli a livello cervicale. Se l’ernia interessa anche il canale cervicale si ha una compressione del midollo osseo e il soggetto può avere problemi anche a livello delle gambe.
Le ernie dorsali sono la forma più rara di ernie del disco. Tendono a formarsi nella porzione più bassa della colonna vertebrale dorsale, ovvero tra D8 e D11. Quando sono postero-laterali sono caratterizzate da dorsalgia con irradiazione intercostale e parestesie nella zona di distribuzione della radice nervosa compressa dall’ernia. Più rare sono la riduzione di sensibilità e la diminuzione della forza a carico delle stesse zone. Nel caso di ernie mediane, i sintomi sono dovuti alla compressione del midollo e si possono manifestare sotto forma di dorsalgia e di diminuzione di forza agli arti inferiori con difficoltà nella deambulazione e affaticamento. Altri probabili sintomi possono essere: ritenzione urinaria, stipsi e diminuzione della sensibilità nella zona che va dal punto in cui il midollo è compresso in giù.
Le ernie lombari sono le più frequenti (65%) in quanto la zona lombare è quella che subisce la maggior parte del peso corporeo, quindi più soggetta a tensioni e pressioni.
Interessano soprattutto gli spazi L4-L5 e L5-S1, anche per le ridotte dimensioni del legamento longitudinale posteriore con conseguente minor capacità contenitiva che il legamento opera sul disco.
La “classica” sintomatologia dell’ernia del disco lombare inizia in genere con il cosiddetto “colpo della strega” (lombalgia acuta con blocco lombare e sciatalgia). I sintomi si manifestano alla schiena in sede lombare, ai glutei, alle cosce e possono irradiarsi dal piede sino alle dita. Il nervo sciatico è il nervo colpito più frequentemente (dolore posteriore alla gamba, fino alla caviglia o alle dita del piede), più raramente lo è il nervo femorale (dolore anteriore alla coscia, esteso fino al ginocchio). Il dolore, in genere, viene descritto come intenso e acuto peggiorando stando fermi a lungo – in piedi o seduti – durante la tosse o durante lo starnuto.
Non solo compressione del nervo
Gli stretti rapporti anatomici tra disco inter-vertebrale e radici nervose fanno sì che la protrusione del materiale discale comprima meccanicamente le radici nervose adiacenti, originando così il dolore. Il disco erniato comprime meccanicamente la radice nervosa che deformandosi provoca una degenerazione della mielina che riveste il nervo. Inoltre,
il prolungato effetto pressorio sulla radice, induce un vero e proprio insulto ischemico legato all’alterazione del micro-circolo arterioso e soprattutto al blocco del ritorno venoso con conseguente imbibizione edematosa della radice stessa aumentandone così il volume.
Secondo le teorie più recenti il dolore, in realtà, è generato non dal contatto diretto fra materiale discale e nervo, ma dalla fuoriuscita dal nucleo discale di un insieme di sostanze chimiche fortemente lesive per il nervo.
Le lacerazioni del disco determinano il rilascio di mediatori chimici dell’infiammazione che possono causare un dolore severo anche in assenza di una compressione diretta delle radici nervose. Si tratta di radicolite chimica, cioè di un processo infiammatorio che coinvolge le radici nervose dei nervi nel punto in cui questi fuoriescono dalla colonna vertebrale.
Il nervo è infiammato alla sua origine ma il dolore si può percepire in ogni punto in cui il nervo arriva. La regione sofferente – il piede, il braccio o la gamba – può essere perfettamente sana ma il nervo trasmette al cervello informazioni scorrette perché il cavo di trasmissione, rappresentato dal nervo stesso, comunica i dati in modo anomalo. Il sintomo si percepisce nella zona del piede ma la causa del dolore è a livello della schiena. Alcuni pazienti presentano un dolore associato alla schiena o al collo, altri invece manifestano sofferenza solo alla periferia della gamba o del braccio. Questo dipende dalle caratteristiche di ogni singola compressione e, soprattutto, al numero e alla qualità delle fibre nervose coinvolte dall’infiammazione. Questa teoria spiega perché sia possibile avere un’ernia discale e non avvertirne il dolore.
Molte persone che hanno ernie o protrusioni discali non avvertono alcun dolore. Non solo …ma in presenza di un dolore e di un ernia, non sempre l’ernia ne è la causa.
Con queste basi si può ora comprendere quanto sia giusto oggi un approccio molto più conservativo ossia non chirurgico, alle ernie discali.
Solo in una percentuale minima di casi, il dolore è la conseguenza del contatto diretto tra ernia discale e nervo.
Come agisce l’ossigeno-ozono terapia
L’azione farmacologica dell’ ossigeno-ozono permette di agire in modo specifico sul meccanismo della radicolite chimica, sull’edema della radice del nervo, sul blocco locale del micro-circolo arterioso, sul blocco del ritorno venoso, sull’ischemia locale, sullo spasmo dei muscoli inter-vertebrali e sul dolore. Vediamo ora secondo quali effetti la miscela di ossigeno e ozono agisce:

Il primo effetto è quello che determina una riduzione volumetrica dell’ernia discale. Ciò è stato dimostrato scientificamente; si è evidenziato isto-patologicamente che le ernie trattate con ossigeno-ozono mostrano disidratazione della matrice fibrillare del nucleo polposo, la formazione di vacuoli e la frammentazione del collagene. Dal punto di vista chimico questo si spiega in quanto l’ozono (O3) è una forma instabile dell’ossigeno che tende a reagire con i proteoglicani del nucleo polposo determinando la perdita di acqua e quindi la sua disidratazione. Questa caratteristica farmacologica porta ad una diminuzione volumetrica dell’ernia e quindi alla riduzione dell’edema e della compressione sulla radice. Ciò che ne consegue è la riduzione della stasi venosa e l’arresto del processo di demielinizzazione del nervo.
Il secondo effetto è quello analgesico e antinfiammatorio raggiunto tramite:
- il potenziamento del sistema endogeno per la modulazione del dolore che aumenta la produzione delle endocrine e delle encefaline le quali hanno spiccata azione analgesica
- l’attività antinfiammatoria per effetto immediato (distruzione o inattivazione delle prostaglandine pro-infiammatorie, inattivazione della liberazione della bradichinina e di altri composti algogeni come per esempio la serotonina, neutralizzazione dei radicali liberi endogeni con stimolazione alla produzione di sostanze antiossidanti) e a lungo termine (denaturazione di proteine cellulari che producono sostanze algogene come la callicreina, il chininogeno, le cicloossigenasi, e alterazione dei siti recettoriali per tali sostanze)
Il terzo effetto è un netto miglioramento della micro-circolazione sanguigna locale grazie alla modifica della membrana dei globuli rossi che li rende più deformabili, con un miglior apporto di ossigeno ed una più rapida eliminazione delle sostanze tossiche, indispensabili per la rigenerazione delle strutture anatomiche lese con effetto benefico sia sulla radice nervosa interessata che sulle cellule muscolari contratte in via riflessa.
La tecnica dell’ossigeno-ozono terapia usata presso la Still Osteopathic Clinics per la cura dei disturbi legati alle ernie discali, è detta “paravertebrale” ed è la la meno invasiva. La tecnica consiste nell’iniezione attraverso aghi sottili, della miscela di ossigeno-ozono nella muscolatura para-vertebrale a livello del processo erniario.
La metodica è sicura e non altera l’’anatomia e l’equilibrio bio-meccanico della colonna vertebrale. La terapia viene effettuata in ambulatorio e rispetta tutte le procedure volte ad assicurare la massima sterilità. Il paziente si accomoda in posiziona prona sul lettino e il medico introduce mediante una siringa munita di ago la miscela di ossigeno-ozono preparata al momento a concentrazioni predeterminate da un apposito macchinario. Una volta raggiunta la zona anatomica desiderata, il gas di ossigeno-ozono viene somministrato lentamente risultando ben tollerato dal paziente.
L’ozono è privo di effetti collaterali di rilevanza clinica, di tossicità, non determina reazioni allergiche ed è assolutamente privo di controindicazioni.
Conclusione
In presenza di casi clinici che mostrano sintomi riconducibili ai vari stadi della degenerazione discale su diversi livelli della colonna vertebrale, solo una piccola parte presenta sintomi che sono dovuti ad una compressione diretta del disco sul nervo. La grande maggioranza dei sintomi sono dovuti, non tanto ad una compressione diretta del nervo, ma ad una situazione infiammatoria e biochimica locale. La miscela di ossigeno-ozono agisce come anti-infiammatorio e analgesico, favorisce il micro-circolo locale, riduce il volume dell’ernia, lo spasmo dei muscoli inter-vertebrali e l’edema che favorisce la degradazione della mielina che ricopre il nervo.
La nostra equipe, affiatata e collaborativa, offre una terapia conservativa personalizzata per ogni paziente che risponde alla multi-fattorialità della genesi dei sintomi legati ai vari stadi della degenerazione discale. Oltre all’ossigeno-ozono terapia, possono essere necessarie altre forme di terapie come la Functional Medicine. la Nutrizione, la Medicina Osteopatica , e specifiche analisi di laboratorio.



